
脳梗塞の保険外リハビリとは
保険外リハビリとは

最近、保険外リハビリとか自費リハビリという言葉を聞くけど、病院や介護施設のリハビリとどう違うのかな?

保険外リハビリとは、医療や介護などの保険制度を使わないリハビリのことだよ!
一般に、病院や介護施設などのリハビリは保険制度を利用します。

保険外リハビリとは、医療や介護の保険制度を使わないリハビリのことなんだね。
でも、そもそも医療や介護のリハビリは、どのように分類されているのかな?

じゃあ、保険制度のリハビリと保険外リハビリを関係を説明するから下の表を見てね!

表は、一般的な医療保険や介護保険の保険内リハビリと保険外リハビリの位置付けを示したものです。
医療保険のリハビリは、5種類の疾患別リハビリテーションに分けられます。
脳梗塞などの脳卒中は、脳血管疾患リハビリに含まれます。
その他、骨折などの整形外科的疾患は運動器リハビリ、高齢による虚弱などは廃用症候群リハビリというように疾患により分類されます。
一方、介護保険リハビリは、通所リハビリと訪問リハビリに分けられます。
介護保険リハビリは、疾患別ではなく通所か訪問かというようにリハビリサービスの提供の仕方によって分けれています。
そのため、同じ通所リハビリ内に、脳梗塞の利用者もいれば整形外科疾患の利用者もいることが一般的です。
そのため、リハビリスタッフも脳梗塞片麻痺などの特定の疾患のリハビリに習熟したスタッフが担当するとは限りません。
介護リハビリは、治療よりも機能維持の場という意味合いの方が強いので、提供されるリハビリ内容も必ずしも脳梗塞片麻痺の機能回復に特化したものとは言えないことが実情かもしれません。

なるほど!
医療保険のリハビリは、病気の種類などによって分類される疾患別リハビリテーションって言うんだね!
それに対して、介護保険のリハビリは通所リハビリと訪問リハビリの二つなんだね。
そう言えば、通所リハビリはデイケアとも言われるよね。
訪問リハビリは、自宅などにリハビリ担当者が来てくれるんだね。
保険外リハビリは、これらの保険内リハビリとは全く異なる面があります。
まず、法的な規定のない世界なので、リハビリに必要な費用や時間などは事業所ごとに独自に設定されます。

費用のことですけど、当然のことながら保険による一部負担がありません。
なので、金額だけを聞くと比較的に高額と感じられることは否めませんね。
逆に、時間については、入院中に比べてもあまり遜色なく、通所リハビリなどの介護保険リハビリよりもかなり長めに設定されている場合が大半ですよ。
内容についても様々で、特定の疾患に特化したものもあれば、様々な疾患や要介護状態を対象にしているところもあります。
前者については、「脳梗塞リハビリ○○」のように事業所名に疾患名を入れたものが目立ちます。
そのようにすることで、事業所の強みや売りを全面に出すことで利用者にも分かりやすくする狙いがあるものと思われます。
2014年にワイズが始めた脳梗塞リハビリセンター
現在の保険外リハビリに大きな影響を与えたのは、2014年に株式会社ワイズが始めた脳梗塞リハビリセンターだと思います。
名前の通り、脳梗塞などの脳卒中に特化した保険外リハビリ施設として誕生しました。
東京を中心に店舗を増やし、現在は全国に展開しています。
医療・介護に続く第3の選択肢として、保険外リハビリを発展させてきました。
ワイズや脳梗塞リハビリセンターについては、こちらをご覧ください。
保険外リハビリの現在
保険外リハビリは、自費リハビリという言葉でも知られています。
脳梗塞以外にも、保険外リハビリは拡大しつつあります。
令和2年に出された、日本医師会総合政策研究機構の報告では、保険外リハビリは、「高齢者数の増加を背景に市場ポテンシャルが高まると予想される」とされています。
今後の、さらなる充実が期待されています。
脳梗塞の保険外リハビリが生まれた背景とは
保険外リハビリのきっかけとなったリハビリ難民問題

さくら先生!リハビリ難民って何ですか?
保険外リハビリが始まるきっかけとなったのは本当ですか?

たしかに、リハビリ難民問題は深刻です。
では、今から15年以上前から始まったリハビリ難民問題についてご説明しましょう。
リハビリ難民問題については、私も過去に記事を書いています。
よろしければ、こちらもご参照ください。
2006年度開始のリハビリ日数制限とは
2006年度より開始されたリハビリ日数制限とは、疾患別リハビリテーションにおける標準算定日数のことです。


図のように、医療保険内の疾患別リハビリには、それぞれに標準算定日数が定められ、脳梗塞などの脳血管疾患は180日とされています。
その他は、運動器と心大疾患が150日、廃用症候群は120日、呼吸器は90日と決まっています。

私は、運動器や廃用症候群などについては、比較的に手厚い期間設定だと思います。
しかし、脳血管疾患については、正直なところ短いと思います。

どうして?

脳梗塞などの脳血管疾患の病態は、脳血管の障害により神経細胞がダメージを受けることです。
その結果、運動機能を始めとして、感覚機能や高次脳機能にも障害をきたす場合が多くあります。
軽度例については、この期間で問題ありませんが、重度例や障害が多岐に及ぶ場合では、この期間は短すぎます。

さらに言えば、近年は医療機関は、基本的に入院日数の短縮化を目指す傾向にあります。
それにより、実際にはこの180日よりもさらにリハビリ期間が短くなることも珍しくありません。

そうなんだ!

回復期リハビリなどの医療機関を退院すると、後は介護保険リハビリのみしか選択肢が無くなることが今日の実情です。
介護保険リハビリは、主に機能維持が目的となることからも、患者さんの願いとしては少しでも長く医療のリハビリを受けておきたいところですね。
保険外リハビリ誕生の根底には国の財政問題
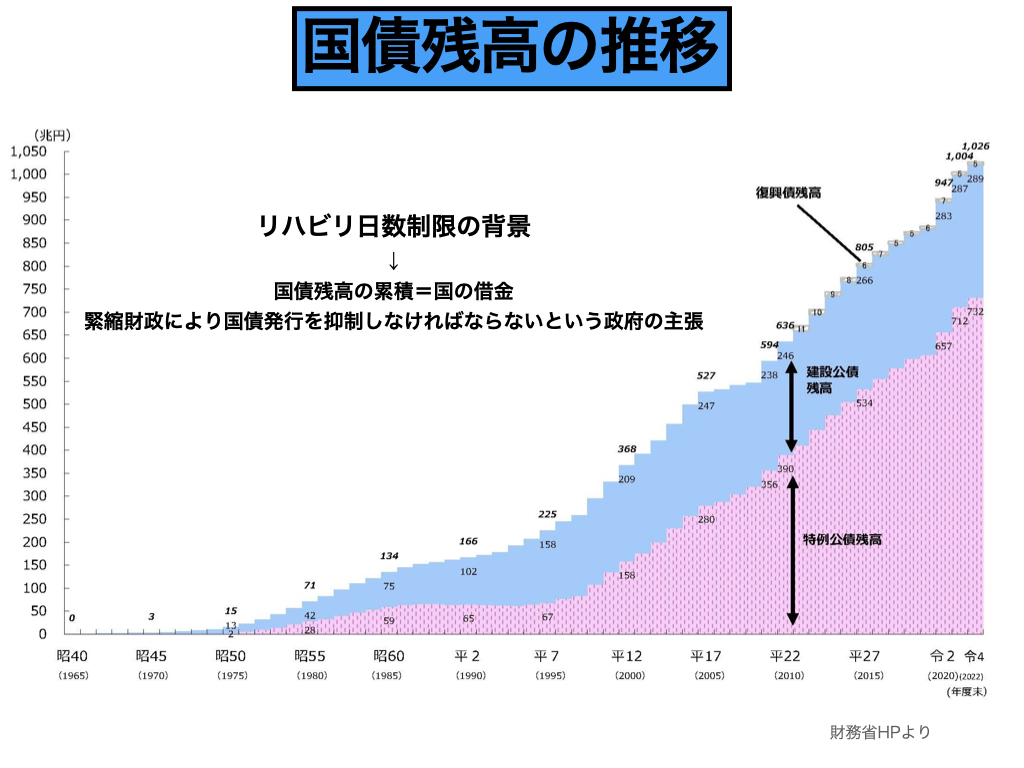
図のように、たしかに国債残高は1990年代後半より急速に伸びています。
財務省や政府の主張では、国債残高の累積は国の借金の増加ということのようです。
しかし、一方で財務省は「日本のような経済先進国で自国建の通貨が発行できる国の経済破綻はありえない」という見解も示しています。
いずれにしても、国の経済問題がリハビリ難民問題やリハビリ日数制限の背景にあることは間違いありません。
脳梗塞の保険外リハビリが必要な理由とは

ここからは、脳梗塞の保険外リハビリが必要な理由について考えてゆきましょうね!
医療リハビリ後は介護保険リハビリへ

日本では、来たる高齢社会に備えて2000年度より介護保険制度が始まりました。
この介護保険制度は、リハビリにおいてもとても大きな関連性を持ちます。
介護保険制度が始まり20年以上経過した現在では、医療機関退院後のリハビリはほぼ強制的に介護保険リハビリを利用することが求められます。

ええっ!
強制的なの?

強制的という言うとかなり強い表現ですが、実際にそうなっていまね。
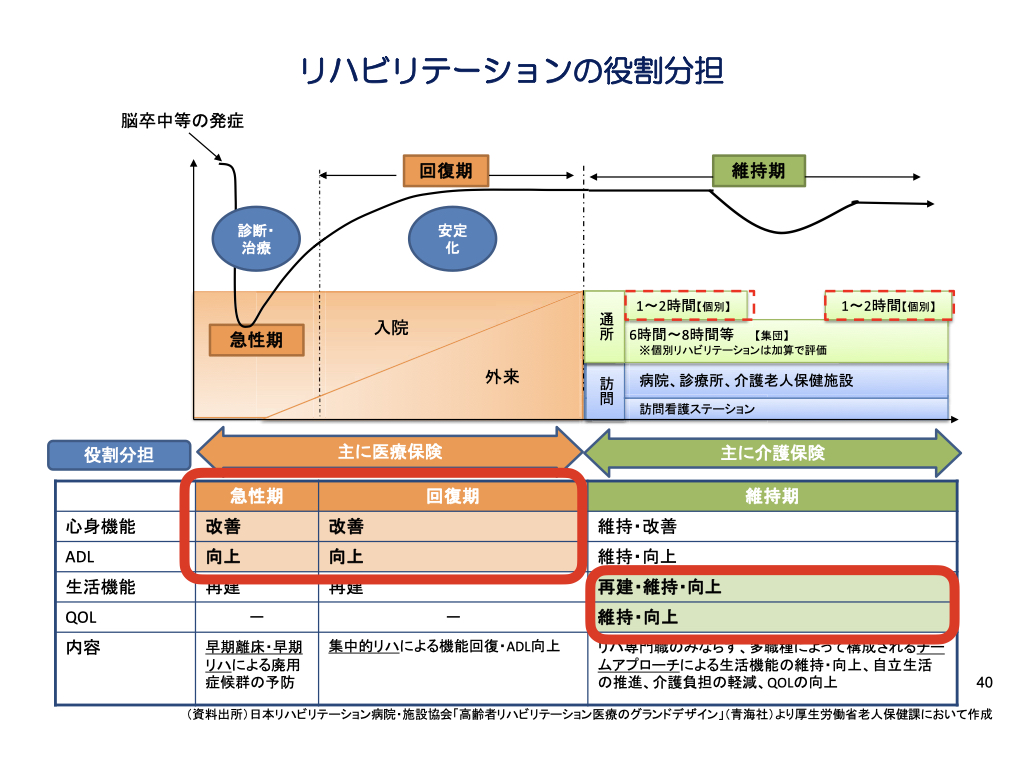

上の図は、リハビリテーションにおける医療保険と介護保険の分担について示したものです。
オレンジの部分は、主に医療保険より行われるもので、グリーンの部分は主に介護保険により行われるものです。
オレンジの部分は、急性期と回復期という位置付けとなります。

脳卒中などを発症すると急性期で診断や治療が行われ、状態が安定すると回復期にて本格的なリハビリが始まります。
図の下半分は、その際に行われるリハビリの目標が記載されています。
医療保険下でのリハビリでは、心身機能とADL(日常生活活動)の改善や向上が目的とされています。
いわゆる、上下肢の麻痺の改善などはこの時期に行われることになります。

なるほど!
麻痺した手脚の本格的なリハビリはこの時期に行われるんだね!

続いて、グリーンの部分の介護保険に移行します。
グリーンの部分は、維持期・生活期という位置付けとされています。
この時の主なリハビリ提供の場は、通所リハビリや訪問リハビリということになります。

そして、下半分にはその際に行われるリハビリの目標が記載されています。
介護保険下でのリハビリでは、活動・参加の再建・維持・向上、QOL(生活の質)の維持・向上が目的とされます。
活動・参加とは、少しわかり難いですが、つまりは自宅で家事や軽作業を行うなどの生活機能や社会活動への参加などのことです。
また、QOLについては、障害が残っていてもその人らしい生活を取り戻すという意味です。

ここから理解できることは、介護保険のリハビリでは、必ずしも運動麻痺などの心身機能の回復は目的とされていないということです。
それらについては、疾患別リハビリでの180日間で終了しているという認識なのです。
よって、介護保険のリハビリは運動機能の回復を一次的な目標にはしていないということになるのです。
そのため、介護保険リハビリでは、脳卒中後遺症などに特化したリハビリを行うというよりも、機能の維持や廃用症候群などの二次的障害を予防するような内容が中心になるのです。
介護保険リハビリの目的は運動機能回復とは限らない
事実、我が国においても、リハビリ日数制限が導入される前には、そのような話は珍しくありませんでした
私も、そのような事例を報告していますので、よろしければこちらやこちらをご覧ください。
介護保険リハビリの時間は脳梗塞には短すぎる

介護保険のリハビリは期間のみでなく、リハビリ時間も短いということが実情です。
実際には、どの程度なのかを見てみましょう!
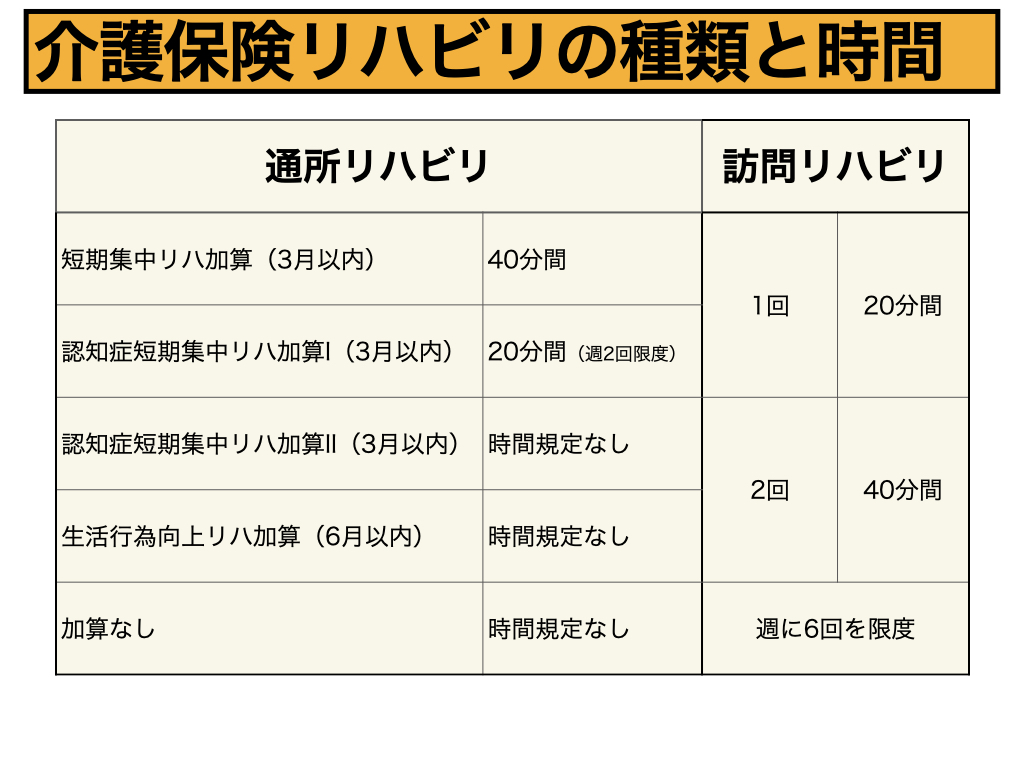

図は、介護保険リハビリの種類と時間を示したものです。
通所リハビリと訪問リハビリで多少ルールは異なるものの、時間として規定されているものは、20分間や40分間程度といったものです。

通所リハビリでは、いくつかの加算が存在します。
それらの加算の期間は、3ヶ月か6ヶ月です。
加算によっては、時間規定があるものもあれば無いものもあります。
期間が切れて加算なしになると、時間規定はなくなります。
通所リハビリにおいては、全体で20分間が平均というデータもあります。

一方、訪問リハも1回20分間が一つの基準となります。
しかし、必ずしも1日1回という意味ではなく、週6回以内であれば柔軟な対応が可能です。
一般的には、2回40分間を週2~3回という程度が多いかもしれません。

いずれにしても、介護保険リハビリでは、1日あたりのリハビリ時間は20分〜40間分程度が主です。
例えば、通所リハビリでは、最も長い利用時間の7時間以上であっても、リハビリ時間は20分間が平均です。
勿論、通所リハビリは1〜2時間などの短い利用時間もありますし、そもそもリハビリのみが利用目的ではない方も多くおられます。
しかし、それにしてもけっして長いとは思えない時間設定ではないでしょうか?
保険外リハビリが介護保険の課題を補う

私たちの経験上も、保険外リハビリと介護保険リハビリを併用すると効果的な場合があります。
次は、そのような改善例についてご紹介をします。

そうなんだ!
是非、知りたいですね!
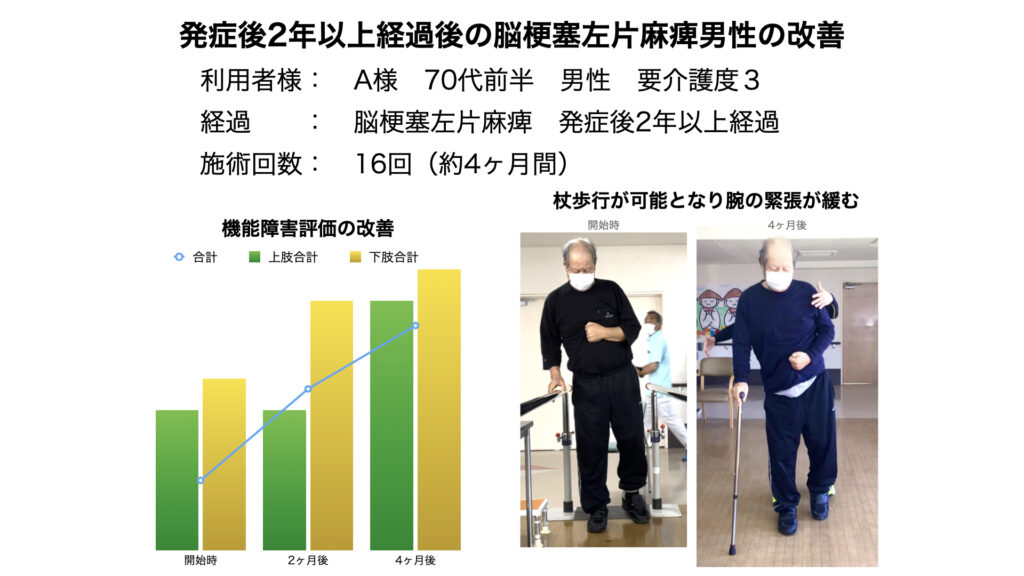

図は、4ヶ月間、保険外リハビリを実施して、現在もなお通所リハビリを継続されている利用者様についてです。
70代前半の男性で、要介護度は3です。

脳梗塞による左片麻痺で、保険外リハビリ開始時点では、すでに発症から2年以上を経過していました。
通所リハビリには、コンスタントに週3~4回通い、毎回20分間の個別リハビリを受けておられました。

保険外リハビリを開始したきっかけは、やはりリハビリ時間が短く回復が感じられないといった理由からでした。
一度、体験利用を試された後、週1回の頻度で4ヶ月間16回の保険外リハビリ施術をおこないました。
他の改善例についても、こちらをご覧ください。
以上のように、保険外リハビリで介護保険の課題を補うことで大きな成果を生むケースは非常に多いと考えています。
脳梗塞の保険外リハビリの今後
脳梗塞など脳卒中後遺症への保険外リハビリには、大きな可能性があります。
しかし、現時点では、まだ事業所も少なく、内容も質も不透明な面があります。
私が、様々な疾患の中でも、脳卒中には保険外リハビリが必要だと考えるには理由があります。
それは、脳卒中発症後の脳には大きな可塑性が残されているからです。
可塑性とは、脳などの神経系の再生能力のような意味です。
神経系の可塑性は、発症から早ければ早いほど、年齢が若ければ若いほど豊富だと言われています。
また、リハビリで運動を再獲得するには努力や集中力も必要ですから、意欲がなければ難しい面があります。
比較的年齢が若かったり、意欲が高いケースであれば、保険外の自費のリハビリを行うことも決して無駄では無いと考えています。
また、施術を行う側の力量も必要です。
保険外で自費料金をいただきながら、病院や介護保険と同じ内容のリハビリでは意味がありません。
特に、麻痺した上肢回復への施術などにはそれなりの特殊性があります。
上手く良い保険外リハビリサービスと巡り会えれば、回復の可能性は広がるものと思われます。
今後は、そのような、力量があり実績が示せるスタッフが在籍する保険外リハビリ事業所がより増えるべきだと考えます。